Jedes Jahr erhalten allein in Deutschland rund 7.000 Menschen die Diagnose Multiples Myelom. Dauerhaft geheilt werden kann diese Krebserkrankung, die von veränderten Plasmazellen im Knochenmark ausgeht, noch nicht. Mit einem besseren Verständnis der Evolution dieser entarteten Knochenmarkzellen könnten aber die Diagnose und Behandlung optimiert werden. Zentrale Evolutionsmechanismen beim Multiplen Myelom hatte Privatdozent Dr. Leo Rasche vom Uniklinikum Würzburg schon im vergangenen Jahr mit einem internationalen Autorenteam entschlüsselt. So kann eine einzige Tumorzelle, die die Chemotherapie überlebt hat und Jahre lang im Knochenmark schlummert, zum Rückfall führen. Auch nach einer modernen Immuntherapie, welche die Behandlung des Multiplen Myeloms geradezu revolutioniert hat, müssen die Patientinnen und Patienten mit einem Rezidiv rechnen. „Mit bispezifischen Antikörpern oder Gen-manipulierten T-Zellen, den sogenannten CAR-T-Zellen, können wir zwar selbst bei weit fortgeschrittenen Krankheitsstadien langanhaltende Remissionen erzielen, die Patientinnen und Patienten aber nicht dauerhaft heilen“, erläutert Rasche. Nun hat ein internationales Team aus Deutschland, Kanada und den USA dargelegt, warum die Immuntherapien ihre Wirkung verlieren.
Selektion von Tumor-Subklonen
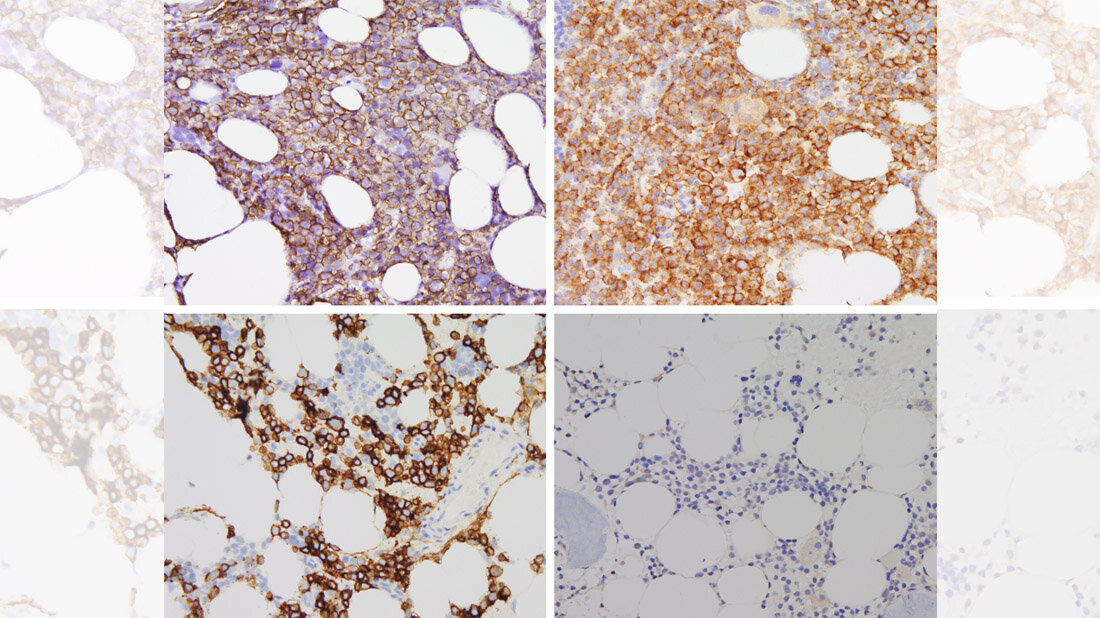
Die Forscherinnen und Forscher hatten konkret zwei Antigene im Visier, die sich auf der Oberfläche von Myelomzellen befinden und entscheidende Zielstrukturen für Immuntherapien sind: das B-cel maturation Antigen, kurz BCMA und das Transmembranprotein GPRC5D (G Protein-Coupled Receptor Class C Group 5 Member D). Dass BCMA eine Schlüsselrolle bei der Resistenz spielt, hatte Rasche bereits vor zwei Jahren veröffentlicht. Ein intensiv vorbehandelter Myelom-Patient mit schlechter Prognose sprach spektakulär auf die CAR-T-Zell-Therapie an, das Knochenmark schien von Tumorzellen befreit zu sein. Doch nach fünf Monaten war es erneut mit Myelom-Zellen geflutet, der Patient starb. „Überraschenderweise war unser Ziel-Antigen, das BCMA, verloren gegangen“, sagt Rasche. Auf den Krebszellen, die während des Rückfalls neu entstanden sind, fehlte plötzlich der Genabschnitt, der den Code für das BCMA enthält. „Unsere Vermutung, dass es schon vor der Behandlung mit CAR-T-Zellen vereinzelt gentechnische Varianten der Tumorzellen ohne BCMA gab, konnten wir nun bestätigen. Eine Punktmutation im Gen, welches für das Tumorantigen BCMA kodiert, reicht aus, dass einige bispezifische Antikörper, wenn auch nicht alle, die Tumorzellen nicht mehr erkennen können.“ Ferner konnte das Team aus Würzburg zeigen, dass eine Therapie gegen GPRC5D mit dem bispezifischen Antikörper Talquetamab zu einer Selektion von Tumor-Subklonen führt, die das Tumorantigen GPRC5D nicht mehr tragen.
Parallelevolutionen bei Krebszellen entdeckt
„Interessanterweise zeigten sich eine Vielzahl unterschiedlicher Klone, die alle auf ihre eigene Weise einen genetischen Mechanismus aufwiesen, der zum GPRC5D Verlust geführt hat“, betont Rasche. „Das heißt wir haben bei unseren Patientinnen und Patienten in Würzburg Parallelevolutionen entdeckt, so wie man es häufig in der Entwicklung der Lebewesen auf unserem Planeten beobachten kann.“ Der Oberarzt in der Medizinischen Klinik und Poliklinik II am UKW vergleicht die Parallelevolution mit der Evolution der Rüsseltiere mit den verschiedenen Entwicklungen von Mastodonten, Mammuts und Elefanten. Wenn die einen aussterben, nutzen die anderen den Überlebensvorteil und breiten sich aus.
Passgenaue alternative Immuntherapien auswählen
„Unsere Arbeit wird dazu führen, dass man gezielt nach den von uns entdeckten Mutationen in der Routineversorgung von Patienten mit Multiplem Myelom suchen wird, um passgenau alternative Immuntherapien auszuwählen“, ist sich Rasche sicher. Um den Selektionsdruck zu vermeiden, könne man nicht nur gegen ein spezifisches Antigen feuern, sondern gleich zwei oder drei Ziele gleichzeitig adressieren. Die neuen Immuntherapien werden bereits sequenziell, also nacheinander angewendet. Wie sich die klonale Architektur dadurch verändert und ob eventuell zu einem späteren Zeitpunkt wieder antigenpositive Varianten auftauchen, sei Rasche zufolge aktuell ungeklärt und bliebe ein spannendes und relevantes Forschungsgebiet.
Prof. Dr. Herrmann Einsele, Direktor der Medizinischen Klinik und Poliklinik II des Uniklinikums Würzburg resümiert: „Diese Beobachtungen werden einen erheblichen Einfluss auf die weitere Entwicklung der CAR-T-Zell-Therapie beim Multiplen Myelom haben und die in Würzburg verfolgten Strategien, neue Zielstrukturen auf Tumorzellen zu identifizieren und Multitarget-CAR-T-Zellen zu entwickeln noch aussichtsreicher machen.“
Quelle: idw/Uniklinikum Würzburg
Artikel teilen







