Laut Janssen leiden in Europa ca. 2 Millionen Menschen an chronisch-entzündlichen Darmerkrankungen (CED). Die Prävalenz des Morbus Crohn liegt demnach bei maximal 322 pro 100.000 Einwohner (bei Colitis ulcerosa sind es bis zu 505 pro 100.000 Einwohner). 2021 veröffentlichte Krankenkassendaten kommen auf ca. 270.000 Patientinnen und Patienten mit Colitis ulcerosa und ca. 230.000 mit Morbus Crohn. Es ist eine belastende Erkrankung. Typische Symptome von Morbus Crohn sind chronischer Durchfall, Bauchschmerzen und Fieber. Die Ursache dieser Krankheit ist bis heute nicht vollständig geklärt, jedoch ist seit einigen Jahren bekannt, dass sich das Darm-Mikrobiom bei Entzündungserkrankungen verändert. Einige Forschende sehen in dieser Veränderung, deren Ursachen bislang unbekannt waren, den Auslöser der Krankheit.
Welche Rolle spielen die Mitochondrien?
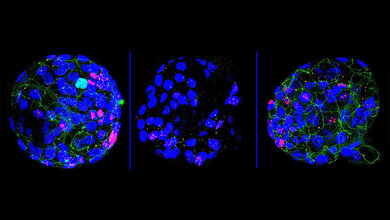
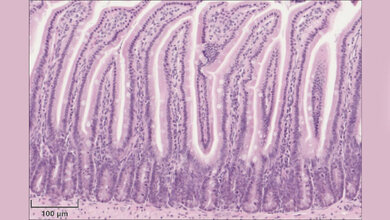
Ein Team um Dirk Haller, Professor für Ernährung und Immunologie und Direktor des Zentralinstituts für Ernährungs- und Lebensmittelforschung (ZIEL) der Technischen Universität München (TUM), hat sich auf die Suche nach dem Grund für die Veränderungen des Mikrobioms gemacht und das Zusammenspiel von Mikrobiom, Darmepithel und Mitochondrien untersucht. Das Darmepithel ist die Zellschicht, die das Innere des Darms auskleidet, Nährstoffe aufnimmt und Krankheitserreger abwehrt. Mitochondrien sind kleine Strukturen in Zellen, die Nährstoffe in Energie umwandeln und damit den Stoffwechsel und die Funktionsfähigkeit von Zellen beeinflussen. Haller und sein Team verfolgen seit einigen Jahren die Hypothese, dass Mitochondrien nicht ausschließlich als Kraftwerke der Zellen dienen, sondern auch mit dem Mikrobiom interagieren. Zudem hatte vorangegangene Forschung gezeigt, dass das Darmepithel von Patientinnen und Patienten mit chronischen Darmentzündungen gewisse Stressmarker aufweist, die darauf hindeuten, dass die Mitochondrien nicht ordnungsgemäß arbeiten.
Mikrobiom reagierte im Tierversuch
Für ihre Studie griffen die Forschenden deshalb in die Mitochondrien von Mäusen ein und entfernten einen Gen-Abschnitt, der für die Produktion des Proteins Hsp60 verantwortlich ist. Dieses Protein ist unerlässlich dafür, dass die Mitochondrien ihre Aufgaben erfüllen können. Der Eingriff stieß verschiedene Prozesse im Darm an. Zum einen haben sich Gewebeschädigungen im Darmepithel nachweisen lassen, die denen bei Morbus-Crohn-Patientinnen und -Patienten ähneln. Zudem hatten sich Genaktivierungen gezeigt, die für manche Stadien der Krankheit typisch sind. Außerdem – und für die Fragestellung des Teams wesentlich – habe das Mikrobiom auf die gestörten Mitochondrien reagiert, indem es seine Zusammensetzung änderte.
Gibt es eine Chance auf bessere Medikamente?
Damit konnten Haller und sein Team erstmals nachweisen, dass Störungen in den Mitochondrien ursächlich an Gewebeschäden im Darm beteiligt sind und darüber hinaus erkrankungsrelevante Änderungen im Mikrobiom auslösen. Für Betroffene könnte diese Erkenntnis wichtig werden, denn sie bietet Ansätze für neue Therapien. Aktuell werden mit entzündungshemmenden Medikamenten vor allem die Symptome von Morbus Crohn gelindert. „Die große Hoffnung ist, dass man Wirkstoffe findet, die die Funktionalität gestörter Mitochondrien wiederherstellen, sie also sozusagen reparieren, und so die Darmschädigung als Auslöser für chronische Entzündungsprozesse begrenzt“, sagt Dirk Haller. „Unsere Ergebnisse legen nahe, dass Arzneien, die auf die mitochondrialen Stoffwechselwege einwirken oder die Verbindungen zwischen Mikrobiom und Mitochondrien angehen, ein Schlüsselelement zu einer besseren Behandlung sein könnten.“
Quelle: idw/TUM
Artikel teilen