Forscher unter Federführung des Biochemikers Prof. Dr. Michael Hollmann von der Ruhr-Universität Bochum und der Medizinerin Prof. Dr. Hannelore Ehrenreich am Max-Planck-Institut für Experimentelle Medizin in Göttingen haben nun herausgefunden, dass solche Autoimmunreaktionen gegen einen bestimmten Rezeptor von Nervenzellen des Gehirns komplexer sind als bisher angenommen. Außerdem zeigten sie, dass alleine die Anwesenheit von Antiköpern gegen den Rezeptor im Blut noch nicht krankmachen muss.
Schwere Symptome sind möglich
Im Gehirn des Menschen und anderer Säugetiere sind Glutamatrezeptoren für einen Großteil der erregenden Signalübertragung zwischen Nervenzellen verantwortlich. Ebenso wie andere körpereigene Strukturen können sie fälschlicherweise zum Ziel des Immunsystems werden – es kommt zu einer Autoimmunkrankheit. Dabei bilden sich Autoantikörper, die den Glutamatrezeptor angreifen und so schwere Symptome hervorrufen können, darunter epileptische Anfälle, Bewegungsstörungen, Psychosen und kognitive Ausfälle.
Antikörper gegen verschiedene Strukturen
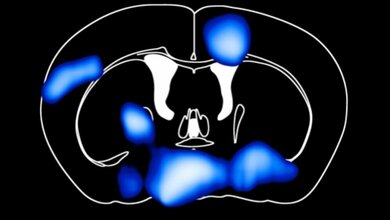
Vor allem der NMDA-Rezeptor, ein für Lernen und Gedächtnisbildung unverzichtbarer Glutamatrezeptortyp, kann zum Ziel von Autoantikörpern werden: Es entwickelt sich eine sogenannte Anti-NMDA-Rezeptor-Enzephalitis. In ihrer Studie zeigte die Arbeitsgruppe von Michael Hollmann, dass entgegen der vorherrschenden Lehrmeinung Autoantikörper gegen eine Vielzahl von unterschiedlichen Strukturelementen des NMDA-Rezeptors, sogenannten Epitopen, gebildet werden können. Bislang hatte man angenommen, dass lediglich ein einziges an der Außenseite der Zelle gelegenes Epitop des Rezeptors die Autoantikörperbildung verursacht, und dass alle diese Autoantikörper vom selben Typ seien, dem Immunglobulin Typ G (IgG).
Zielstrukturen sogar im Zellinneren
„Die Zielstrukturen auf dem normalerweise in der Zellmembran sitzenden Rezeptor können sowohl auf der Außenseite der Zelle als auch innerhalb der Membran und sogar im Zellinnern liegen“, erläutert Michael Hollmann. Außerdem zeigte sich, dass die von den Autoantikörpern erkannten Epitope unabhängig vom Krankheitsbild sind. Sie kommen bei Patienten mit unterschiedlichsten neurologischen Störungen vor und darüber hinaus auch bei neurologisch gesunden Kontrollpersonen. Die Autoantikörper können von jedem Immunglobulin-Typ sein: Neben IgG- wurden auch IgM- und IgA-Antikörper gefunden.
Beeinträchtigte Übertragung von Signalen
Die Ursache für die teils verheerenden Symptome, die durch Antikörper gegen NMDA-Rezeptoren ausgelöst werden können, ist vermutlich eine Beeinträchtigung der Signalübertragung im Gehirn. „Sie kommt dadurch zustande, dass der Antikörper dazu führt, dass der Rezeptor aus der Zellmembran entfernt wird“, erklärt Michael Hollmann. „Damit fehlt der Nervenzelle ein aktiver Rezeptor, so dass sie schwächer oder gar nicht mehr auf den Botenstoff Glutamat reagiert und Signale von benachbarten Zellen nicht mehr aufnehmen kann.“
Antikörper allein machen nicht krank
Was die Forscher überraschte, war, dass alle Blutproben mit Autoantikörpern diese Wirkung auf Nervenzellen haben – egal, ob sie von Patienten oder gesunden Kontrollpersonen stammen. Das bedeutet, dass Antikörper gegen NMDA-Rezeptoren zwar immer eine schwere Krankheit des Gehirns auslösen können, es aber häufig nicht tun. Insbesondere im Blut alter Menschen findet man teilweise bei über 20 Prozent der Untersuchten Antikörper gegen NMDA-Rezeptoren, doch nur ein kleiner Teil dieser Menschen erkrankt.
Blut-Hirn-Schranke kann Erkrankung verhindern
„Damit tatsächlich eine Krankheit entsteht, muss wahrscheinlich gleichzeitig die Blut-Hirn-Schranke beschädigt sein, die normalerweise verhindert, dass die Antikörper aus dem Blut ins Gehirn eindringen können“, folgert Michael Hollmann. Die Konsequenz dieser Erkenntnis sei, dass ein positiver Bluttest auf Antikörper gegen NMDA-Rezeptoren allein kein Krankheitszeichen ist und keine das Immunsystem unterdrückende Behandlung rechtfertigt.
Kooperationspartner
Die Arbeitsgruppe von Michael Hollmann am Lehrstuhl für Biochemie I – Rezeptorbiochemie der Fakultät für Chemie und Biochemie der RUB hat eng zusammen gearbeitet mit der Arbeitsgruppe von Prof. Dr. Hannelore Ehrenreich am MPI für Experimentelle Medizin in Göttingen sowie Kollegen an der Charité in Berlin, der Universität Magdeburg und der Firma HiQscreen in Genf. (idw, red)
Esther Castillo-Gómez et. al.: All naturally occurring autoantibodies against the NMDA receptor subunit NR1 have pathogenic potential irrespective of epitope and immunoglobulin class. Molecular Psychiatry, in press. Advanced online publication, 9. August 2016, DOI:10.1038/mp.2016.125
Artikel teilen