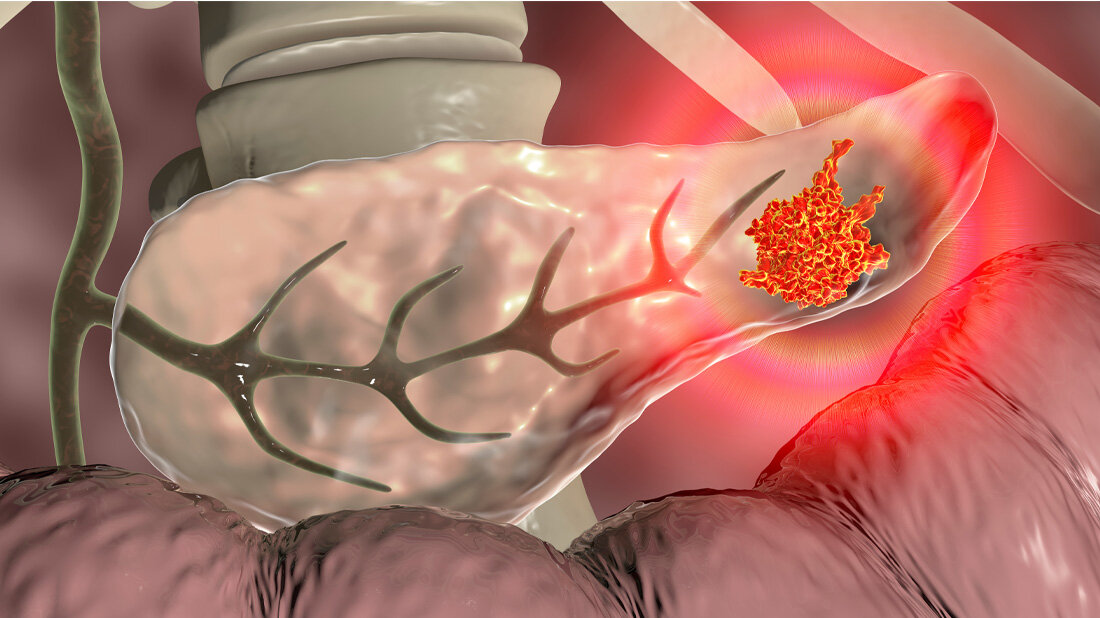
Aktuell ist in Deutschland der Bauchspeicheldrüsenkrebs die vierthäufigste Krebstodesursache. Weniger als zehn Prozent der Erkrankten leben noch fünf Jahre nach der Diagnosestellung. Der Tumor wird meist spät entdeckt und lässt sich dann auch mit modernen Krebstherapien kaum noch aufhalten. Es gibt kein gesetzliches Programm zur Früherkennung von Bauchspeicheldrüsenkrebs. Denn: Bisher gibt es dafür keine Untersuchungsmethode, die ausreichend aussagekräftig wäre. In den vergangenen Jahren gab es für viele Krebsarten neuartige Behandlungsmöglichkeiten mithilfe der Tumor-Immuntherapie. Eine Form von Tumor-Immuntherapie ist die Therapie mithilfe sogenannten Immun-Checkpoint-Antikörper. Diese Antikörper lösen die Bremsen von Immunzellen, sodass die körpereigene Immunabwehr den Krebs bekämpfen kann. Bei einigen zuvor praktisch unheilbaren Erkrankungen, wie zum Beispiel schwarzem Hautkrebs, lässt sich mit diesen Antikörpern eine dauerhafte Tumorkontrolle erreichen.
Impfviren sollen helfen
Eine weitere neue Form der Immuntherapie sind CAR T-Zellen, eine speziell modifizierte Art von Immunzellen. Sie tragen ein Tumor-Erkennungs-Molekül auf ihrer Oberfläche und können somit Krebszellen erkennen und gezielt bekämpfen. Bei Patienten mit bestimmten Formen von Blutkrebs sind CAR T-Zellen hochwirksam. Allerdings profitieren Patientinnen und Patienten mit Bauchspeicheldrüsenkrebs bisher nicht von diesen neuen Therapien. Außerdem sind die Immuntherapien häufig mit erheblichen, teilweise sogar lebensbedrohlichen, Nebenwirkungen verbunden.
Hier setzt die Arbeit des Teams um Prof. Christine Engeland, Nationales Centrum für Tumorerkrankungen (NCT) Heidelberg und Universität Witten/Herdecke, an. Mithilfe von Tumor-spezifischen Impfviren soll die Resistenz des Pankreaskarzinoms gegenüber diesen neuen Therapien durchbrochen werden. Die Tumor-Spezifität soll zudem die Sicherheit erhöhen, sodass gesunde Körperzellen nicht geschädigt werden.

Tumorzellen stellen Immun-Checkpoint-Antikörper her
Eine Voraussetzung für die Wirksamkeit der Immun-Checkpoint-Inhibitoren ist das Vorhandensein Tumor-reaktiver Immunzellen. Die Gruppe von Prof. Engeland konnte zeigen, dass Masern-Impfviren eine Immunreaktion in Bauchspeicheldrüsenkrebs auslösen. Die Impfviren bewirken, dass mehr Immunzellen in den Tumor einströmen. Außerdem werden durch die Impfviren viele Gene aktiviert, die Immun-Reaktionen verstärken.
Bei der Behandlung von Bauchspeicheldrüsenkrebs ist eine große Herausforderung, dass der Tumor hemmende Signale an Immunzellen sendet. Das Forscherteam um Prof. Engeland entwickelte neuartige Impfviren, die eine Bauanleitung für Immun-Checkpoint-Antikörper enthalten. Damit sollen die Signale ausgeschaltet werden. Diese Impfviren bewirken, dass die Tumorzellen Immun-Checkpoint-Antikörper herstellen. So wird den immun-hemmenden Signalen des Tumors entgegengewirkt. Positiv: Die Wirkung ist jedoch auf den Tumor begrenzt, sodass keine starken Nebenwirkungen auftreten.
Hinzunahme von CAR T-Zellen
Jedoch konnte in Maustumormodellen die Kombination aus Impfviren und Immun-Checkpoint-Antikörpern den Bauchspeicheldrüsenkrebs für einige Zeit zwar aufhalten, aber nicht dauerhaft heilen. Nach einiger Zeit sank die Anzahl aktivierter Immunzellen im Tumor. Deshalb entwickelte das Forscherteam seinen Therapieansatz weiter. Zu den immunstimulierenden Masern-Impfviren kamen CAR T-Zellen hinzu. Außerdem wurden die Impfviren weiter verbessert, sodass sie eine noch stärkere, Tumor-spezifische Immunaktivierung vermitteln.
Vorhersagen mit Hilfe mathematischer Modelle
Das Problem: Bei einer solch komplexen Kombinationstherapie gibt es theoretisch eine unendlich große Anzahl möglicher Abfolgen und Dosierungs-Schemata. Das Team um Frau Prof. Engeland begann daher, mithilfe mathematischer Modelle Vorhersagen zu treffen, welche Schemata den größten Erfolg versprechen.
Die Forschergruppe testet nun systematisch die Dosierungsschemata, welche das mathematische Modell als vielversprechend vorhergesagt hat. Zunächst erfolgen diese Untersuchungen in Zellkulturen von Bauchspeicheldrüsenkrebs- und Immunzellen sowie in Maustumormodellen. Das Ziel ist, ein Therapieschema zu identifizieren, das in Zukunft in klinischen Studien an Patienten mit Bauchspeicheldrüsenkrebs erprobt werden kann. Das Projekt wurde von der Wilhelm Sander-Stiftung mit rund 175.000 Euro gefördert.
Quelle: idw/Wilhelm Sander Stiftung
Artikel teilen