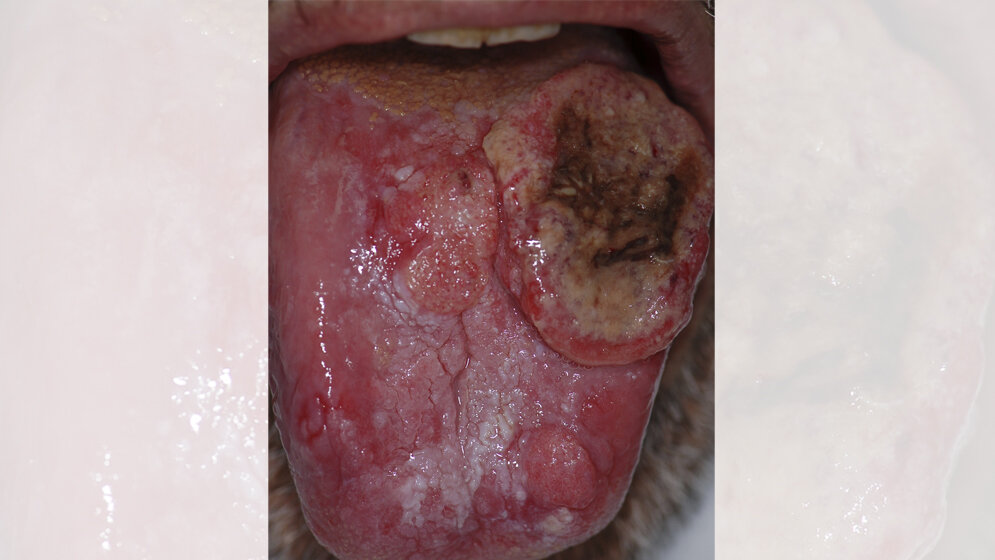
„Zu viel geraucht, zu viel getrunken - selbst schuld!“, lautet meist die einfache Losung, durch die Patienten mit Kehlkopf-, Rachen- oder Zungenkrebs stigmatisiert werden. „Viele unserer Patienten leiden psychisch unter dieser Zuschreibung. Gerade junge Frauen, die immer einen gesunden Lebensstil gepflegt haben, fallen darunter“, sagt Prof. Dr. Andreas Dietz, Professor für HNO-Heilkunde an der Universität Leipzig und Direktor der Klinik und Poliklinik für Hals-, Nasen-, Ohrenheilkunde am Universitätsklinikum Leipzig. Denn gemeinhin gelten Tabak- und Alkoholkonsum und neuerdings auch humane Papillomviren (HPV-16) als die Hauptrisikofaktoren für Tumore in der Kopf-Hals-Region.
Immunologisch relevante Gene
Die Leipziger Forscher konnten nun erstmals zeigen, dass es immunologisch relevante Gene gibt, die eine Prädisposition für diese Tumorarten bedingen. „Wir konnten sogar herausstellen, dass die Genetik schwerer wiegt als die klassischen Risikofaktoren Rauchen, regelmäßig hoher Alkoholkonsum oder fortgeschrittenes Lebensalter der Patienten“, berichtet Dr. Gunnar Wichmann, Laborleiter des Hals-, Nasen- und Ohren-Forschungslabors der Universität Leipzig und zugleich Studienleiter. Für die Untersuchung entnahmen er und sein Team 90 Krebspatienten Blut und analysierten molekulargenetisch die Erbinformation der weißen Blutkörperchen, den Leukozyten. Sie erfassten die Häufigkeit von sogenannten Humanen Leukozyten-Antigene, kurz HLA. Diesen kommt eine zentrale Rolle bei der Aktivierung von T-Lymphozyten zu, die wiederum Infektionen abwehren und virusinfizierte oder mutierte Zellen zerstören.
HLA-abhängige Immunantwort gestört
Diese HLA-abhängige Immunantwort und das Abtöten mutierter Zellen sind bei Patienten mit einer genetischen Prädisposition für Krebserkrankungen in der Kopf-Hals-Region jedoch gestört. Betroffen davon sind gewisse Allele. Allele bestimmen darüber, wie ein bestimmtes Gen ausgeprägt wird, ob ein Mensch beispielsweise braune oder blaue Augen hat. Für einige Allele des Gens HLA-B, das unter anderem für die Immunantwort zuständig ist, wiesen die Leipziger Wissenschaftler eine signifikant veränderte Frequenz nach.
„Unsere Ergebnisse zeigen, dass die betroffenen HLA-B-Allele und deren Kombination mit Allelen von HLA-A und anderen Genorten des HLA-Genkomplexes, trotz fehlender Risikofaktoren Alkohol und Rauchen mit einem schlechteren klinischen Verlauf verbunden waren. Überrascht hat uns, dass die von uns gefundenen HLA-Merkmale in multivariaten statistischen Analysen stabiler den klinischen Verlauf prognostizieren als eine Reihe etablierter klinischer Faktoren wie Lebensalter, Rauchen, Alkoholkonsum, Tumorlokalisation, Tumorgröße oder Lymphknotenbefall“, so Wichmann. Das bedeutet, dass die Allele nicht mehr so miteinander zusammenwirken, dass letztlich alle entarteten Zellen erkannt und abgetötet werden können. Besonders deutlich wurde dies bei betroffenen Frauen. Somit greift die pauschale Zuweisung, der Patient trage die Schuld am Ausbrechen der Krankheit, zu kurz. Auch hier sind viele verschiedene Faktoren am Wirken. (idw, red)
Hintergrundinformation:
Die Studie wurde durch das Leipziger Forschungszentrum für Zivilisationserkrankungen (LIFE) der Universität Leipzig zum Teil unterstützt. LIFE wird finanziert aus Mitteln der Europäischen Union, durch den Europäischen Fonds für regionale Entwicklung (EFRE) sowie den Europäischen Sozialfonds (ESF) und aus Mitteln des Freistaates Sachsen im Rahmen der Landesexzellenzinitiative.
Wichmann G, Herchenhahn C, Boehm A, Mozet C, Hofer M, Fischer M, Kolb M, Dietz A: HLA traits linked to development of head and neck squamous cell carcinoma affect the progression-free survival of patients. Oral Oncology, 2017 Jun; 69: 115-127, DOI: 10.1016/j.oraloncology.2017.04.017.
Artikel teilen